Immunotherapie
Das körpereigene Immunsystem
Eine wirksame Behandlung bei Krebserkrankungen
Die Heilung von Krebs ist bisher eng mit dem körpereigenen Immunsystem verbunden. Selbst nach der Entfernung eines lokal begrenzten Tumors, wie etwa einem Blasenkarzinom, verbleiben mikroskopisch kleine Tumorzellen im gesamten Körper des Patienten. Diese nicht bildgebend darstellbaren Zellen bleiben bisher unbehandelt und können über Jahre und Jahrzehnte hinweg im Körper inaktiv bleiben, um später als Basis für das Wachstum von Metastasen und größeren Tumorzellansammlungen zu dienen. Bei Blasenkrebs versterben die meisten Männer an Metastasen und nicht am Primärtumor in der Blase.
Trotzdem sind die herkömmlichen Therapien für Blasenkrebs hauptsächlich auf die Behandlung des Primärtumors ausgerichtet. Chirurgie, Strahlen- und Chemotherapie schädigen sogar das Immunsystem, anstatt es zu stärken. Eine systematische Behandlung der im Körper verstreuten Krebszellen erfolgt bisher nicht.
Immunotherapie
Als Unterstützung für das körpereigene Immunsystem im Kampf gegen Tumorzellen
Es ist seit Langem bekannt, dass es Therapieverfahren gegen Krebs gibt, die das körpereigene Immunsystem bei der Abwehr von Tumorzellen unterstützen. Diese Verfahren zeichnen sich durch ihre Fähigkeit aus, Tumorzellen durch Apoptose und Nekrose abzutöten. Hierzu zählen Techniken wie die irreversible Elektroporation (IRE), reversible Elektroporation (ECT = Elektrochemotherapie) und die photodynamische Therapie (PDT), letztere ist ein älteres Verfahren, das hinsichtlich seiner antitumoralen Immuneffekte gut erforscht ist1.
DIE ERKENNBARKEIT VON BLASENKREBS FÜR DAS IMMUNSYSTEM STEIGERN
Das Immunsystem erkennt Tumore über spezielle Tumorantigene, die sich auf der Oberfläche der Tumorzellen befinden. Bei Gewebeablationsverfahren wie IRE, ECT und PDT werden diese Tumorantigene in großen Mengen freigesetzt und vom Immunsystem erkannt – vergleichbar mit einer Impfung, bei der inaktive Viren injiziert werden.
Dies ermöglicht es, auch für das Immunsystem schwer erkennbare Tumore wie das Blasenkarzinom „sichtbar“ zu machen.
stärkung der Immunantwort DANK Immunotherapie
Die dadurch ausgelöste Immunreaktion gegen den Tumor und im Körper verteilte Krebszellen kann durch Immuntherapeutika intensiviert werden. Hierbei spielen verschiedene Substanzen eine Rolle.
Seit etwa 100 Jahren ist bekannt, dass gleichzeitige Entzündungen mit Tumoren zu spontanen Rückbildungen führen können1. Eine etablierte Standardtherapie bei Blasentumoren ist die Auslösung einer Infektion mit dem Tuberkuloseimpfstoff Bacillus Calmette-Guérin (BCG). Zudem können onkolytische Viren2, dendritische Zellen, Zytokine wie Interleukin-6 und die Hemmung von T-regulatorischen Zellen durch niedrig dosiertes Cyclophosphamid3 die Immunreaktion gegen Tumorzellen verstärken.
Moderne Immuntherapeutika wie Check-Point-Inhibitoren (z.B. PD1-Inhibitoren – Keytruda©) wirken gezielter, indem sie die Immunantwort des Körpers durch die Blockade bestimmter Rezeptoren verstärken.
Sprechen Sie mit uns unter 069 50 50 00 948 oder senden Sie uns eine E-Mail über das Kontaktformular.
VITUS KLINIK FÜR KOMPLEMENTÄRE MEDIZIN
Innovative integrierte Therapiekonzepte für eine verbesserte Überlebensrate bei Blasenkrebs
In der VITUS Klinik für komplementäre Medizin nutzen wir moderne Immuntherapieansätze, um Blasenkrebs nicht nur lokal in der Blase, sondern im gesamten Körper zu behandeln. Unser Ziel ist es, die Bildung von Metastasen und Tumorrezidiven zu verhindern.
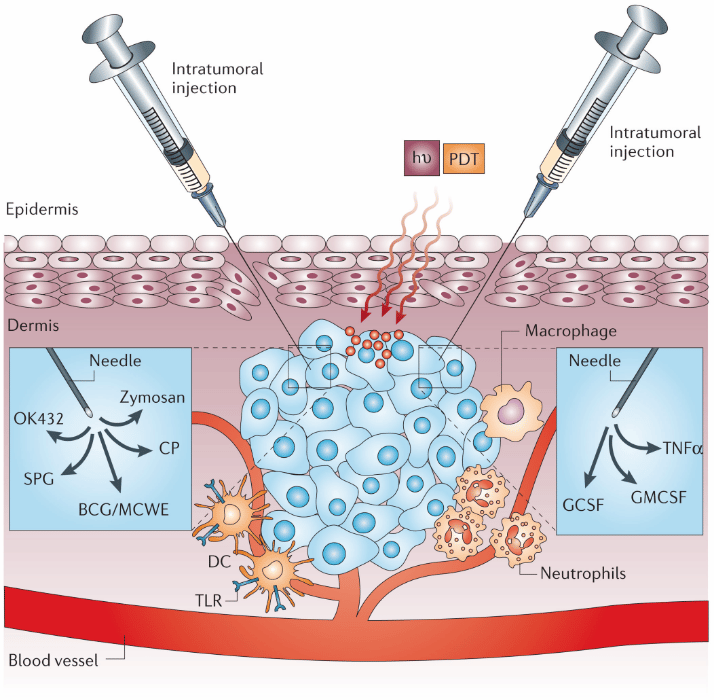
Die Abbildung zeigt die Kombination der Behandlung eines Primärtumors (hier mit PDT) mit Immunstimulanzien. Die intratumorale Injektion verschiedener Toll-like-Rezeptor (TLR)-Liganden wie Bacillus Calmette-Guerin (BCG), Mycobacterial cell-wall extract (MCWE), OK432, Zymosan, Schizophyllan (SPG) oder Corynebacterium parvum (CP) aktiviert wirkungsvoll dendritische Zellen (DCs) und erhöht die Antigenpräsentation sowie die lokale Entzündung. Die Injektion verschiedener Zytokine wie Granulozyten-Makrophagen-Kolonie-stimulierender Faktor (GMCSF), Granulozyten-Koloniestimulierender Faktor (GCSF) und Tumor-Nekrose-Faktor-α (TNFα) führt zu einer verstärkten Infiltration durch Makrophagen, Aktivierung von Neutrophilen und direkter Zerstörung der Tumorgefäße.

